FISIOLOGÍA DEL APARATO DIGESTIVO
Funciones del tubo digestivo
El tubo digestivo tiene el objetivo de aportar sustancias nutritivas, vitaminas y líquidos al organismo. Para que consiga eso tiene una serie de características:
Funciones motoras. Se basan en el peristaltismo que a su vez causa la motilidad
gástrica.
Funciones secretoras (glandulares)
Funciones digestivas. Consisten en digerir moléculas poliméricas complejas en
otras más sencillas.
Funciones absortivas. Se realiza una vez se ha llevado a cabo la digestión y
consisten en la incorporación al torrente sanguíneo de las sustancias digeridas.
Funciones almacenativas
Funciones eliminativas de residuos no útiles (defecación)
Funciones defensivas
Todas las acciones digestivas son involuntarias salvo dos, que son la primera fase de la deglución, y la defecación. Todo lo demás es involuntario e inconsciente. Todas esas funciones se realizan gracias a la presencia de la inervación intrínseca (plexos entéricos) y con la colaboración de la inervación extrínseca del sistema nervioso autónomo que se encarga de modular la actividad intrínseca.
El principal mecanismo de defensa digestivo es el tejido linfoide asociado al tracto gastrointestinal (GALT) así como las amígdalas que forman el anillo de Waldeyer en la faringe.
Función endocrina
El tubo digestivo es un órgano endocrino de primera magnitud por la cantidad de hormonas que secreta. Tiene más de 15 tipos de células endocrinas en la mucosa de sus glándulas. Se reconocen 5 tipos de hormonas de tipo peptídico y tres grupos de hormonas
gastrointestinales clasificadas según su estructura y función:
Familia gastrina-colecistoquinina (CCK) Gastrina. Células G del antro gástrico
CCK. Células I del intestino delgado Ambas hormonas se asocian a receptores que están acoplados a una proteína G que aumenta la concentración de calcio intracelular. Familia secretina. Además de la secretina incluye el GIP (Péptido inhibidor gástrico o péptido insulinotrópico glucodependiente), el glucagón y el VIP (Péptido intestinal vasoactivo). Todos se asocian a una proteína G aumentando el AMPc intracelular.
Familia motilina. Da lugar a los complejos motores migratorios que se dan en ayunas.
MOTILIDAD GASTROINTESTINAL. TRANSPORTE Y MEZCLA DE LOS ALIMENTOS
La motilidad se refiere a la contracción y relajación de las paredes y esfínteres del tubo digestivo; muele,mezcla, fragmenta y prepara a los alimentos para la digestión y absorción. El tejido contráctil es músculo liso, excepto el de la faringe, tercio superior del esófago y esfínter anal
externo. El músculo liso es unitario, las células están eléctricamente acopladas por uniones estrechas. El músculo circular en contracción reduce el diámetro, el longitudinal reduce la longitud. Las contracciones pueden ser fásicas, es decir, periódicas y seguidas a la relajación; y pueden ser también tónicas, que mantienen un nivel constante de contracción o tono sin relajación.
Masticación y deglución
Las funciones de la masticación son: mezclar el alimento y lubricarlo, reducir el tamaño del alimento y mezclar los carbohidratos del alimento con la amilasa salival con el fin de facilitar la deglución e iniciar la digestión. La masticación tiene componentes voluntarios e involuntarios, estos últimos involucran reflejos iniciados en la boca, sus mecanorreceptores envían información sensorial al tallo encefálico, que coordina la masticación. La deglución se inicia de manera voluntaria en la boca, pero a partir de allí queda bajo control voluntario o reflejo. El centro de la deglución está en el bulbo raquídeo y la Región inferior de la protuberancia. Receptores somatosensoriales cerca de la faringe detectan la información sensorial, llega al centro bulbar de la deglución que coordina la información y envía impulsos motores a los músculos estriados de la faringe y porción alta del esófago.
Fases de la deglución
Fase bucal. Lengua empuja el bolo alimenticio hacia la faringe, donde la activación de receptores somatosensoriales inicia el reflejo de la deglución involuntaria.
Fase faríngea. Impulsa el bolo a través de la faringe desde la boca hasta el esófago mediante: a) el paladar blando se desplaza hacia arriba; b) la epiglotis se mueve para cubrir la laringe y está se desplaza hacia arriba contra la epiglotis evitando que el alimento entre en la tráquea; c) el esfínter esofágico alto se relaja, y d) la faringe inicia una onda peristáltica que impulsa al alimento hacia el esófago. Durante esta fase se inhibe la respiración. Toda la fase completa dura menos de 6 segundos, puesto que el centro de la deglución inhibe el centro de la respiración.
Fase esofágica. El peristaltismo primario es la continuación de la onda peristáltica que se inicia en la faringe y que se propaga al esófago durante la fase faríngea. Si la onda peristáltica no logra mover hasta el estómago la totalidad del alimento se producirán ondas de peristaltismo secundario debidas a la distensión de las paredes esofágicas provocada por los alimentos retenidos. Estas ondas se inician en el sistema mientérico y en parte a los reflejos que empiezan en la faringe. Los nervios vagos actúan por conexiones con el sistema nervioso mientérico del esófago.
Motilidad esofágica
El esfínter esofágico superior se abre, mediado por el reflejo de la deglución y permite que el bolo se desplace hacia el esófago. El músculo circular actúa como esfínter esofágico inferior o gastroesofágico. Cuando la onda peristáltica de deglución desciende por el esófago, induce una relajación receptiva del esfínter esofágico inferior. Suele mantener una contracción tónica que evita un reflujo del contenido gástrico.
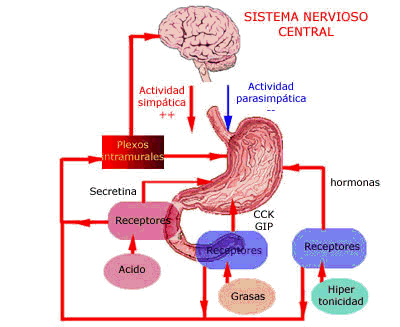
Motilidad gástrica
Relajación receptiva
La distensión de la parte baja del esófago por el alimento relaja el esfínter esofágico inferior, y simultáneamente también al estómago bucal. Esta aumenta el volumen del estómago bucal. La relajación receptiva es un reflejo vagovagal (las ramas aferente y eferente están en el nervio vago). Los
mecanorreceptores detectan la distensión del estómago, el SNC envía información eferente a la pared del músculo liso del estómago bucal y la relaja. El neurotransmisor liberado de las fibras nerviosas posganglionares vagales es VIP (peptidérgicos).
Ritmo eléctrico básico
Cuando el estómago contiene alimentos, la parte superior o media inicia débiles ondas peristálticas, las ondas de constricción u ondas de mezcla, que se dirigen hacia el antro, una cada 15 a 20 segundos. Se inician por el ritmo eléctrico basal de la pared digestiva y corresponde a “ondas lentas” eléctricas que aparecen de forma espontánea. Conforme avanzan aumentan de intensidad, dando lugar a potentes anillos peristálticos desencadenados por los potenciales de acción que impulsan el contenido astral hacia el píloro. Estos anillos excavan en el contenido alimentario del antro; como el orificio pilórico es pequeño, solo unos mililitros llegan al duodeno. Cuando una onda peristáltica se aproxima al píloro, el músculo se contrae, dificultando el vaciamiento. El anillo peristáltico contractivo móvil, junto con el retroceso por compresión “retropulsión” constituyen un mecanismo de mezcla.
Vaciamiento gástrico
Las contracciones rítmicas del estómago son débiles para mezclar los alimentos con las secreciones; estas contracciones aumentan de intensidad, se inician en la parte media del estómago y se propagan caudalmente como potentes contracciones peristálticas anulares que vacían el estómago. A medida que se va vaciando, estas contracciones se inician en porciones cada vez más altas del cuerpo del estómago.
Cada onda peristáltica potente empuja varios mililitros de quimo hacia el duodeno. Las ondas peristálticas además de la mezcla gástrica ejercen una acción de bombeo. Es probable que el control más importante del vaciamiento gástrico resida en las señales inhibidoras de retroalimentación inhibidores del sistema nervioso enterogástrico y de retroalimentación inhibidores hormonal por la CCK. Actúan cuando 1) existe una cantidad grande de quimo en el intestino delgado o 2) el quimo es demasiado ácido, contiene una cantidad excesiva de proteínas o grasa no procesada. La
velocidad del vaciamiento gástrico está limitada por la cantidad de quimo que es capaz de procesar el intestino delgado.
Motilidad del intestino delgado
Fase interdigestiva y complejo motor migratorio Las funciones del intestino delgado son digerir y absorber nutrientes. La motilidad mezcla el quimo con enzimas digestivas y secreciones pancreáticas, expone nutrientes a la mucosa para su absorción e impulsar el quimo no absorbido al intestino grueso. La frecuencia de las ondas lentas (12 ondas por minuto) determina la frecuencia de los potenciales de acción y las contracciones. La frecuencia tanto de las ondas y de las contracciones disminuye a nueve ondas por minuto. Aparecen contracciones cada 90 minutos, denominadas complejos bioeléctricos migrantes, que limpian el intestino delgado de residuos de quimo. El intestino delgado posee inervación parasimpática que aumenta la contracción y simpática que la reduce. Algunos nervios liberan otros neurocrinos (peptidérgicos). Los neurocrinos parasimpáticos peptidérgicos son VIP, encefalinas y motilina.
Fase digestiva
El sistema nervioso intrínseco coordina las siguientes contracciones:
Contracciones segmentales
Sirven para mezclar el quimo y exponerlo a las enzimas y secreciones pancreáticas. Una pequeña porción de intestino se contrae, rompe el quimo y lo envía en ambas direcciones, bucal y caudal. Esta porción se relaja y permite que el bolo vuelva a mezclarse sin desplazarlo a lo largo del intestino delgado.
Contracciones peristálticas
Sirven para impulsar el quimo a lo largo del intestino. En un punto del intestino delgado bucal (detrás) del bolo ocurre una contracción; simultáneamente, la porción caudal del bolo se relaja. La repetición de esta secuencia de contracción desplaza el quimo. Los neurotransmisores implicados en la contracción bucal son acetilcolina y sustancia P, y los neurotransmisores que participan en la relajación caudal son VIP y óxido nítrico.
Funciones del esfínter iliocecal
La función de la válvula iliocecal es evitar el reflujo del contenido fecal del colon hacia el intestino delgado. El esfínter iliocecal suele estar ligeramente contraído y reduce la velocidad del vaciamiento ileal, salvo inmediatamente después de comer, ya que el reflejo gastroileal intensifica el peristaltismo en el íleon y permite el vaciamiento hasta el ciego.
El grado de contracción del esfínter y del peristaltismo del íleon terminal, están sometidos al control de reflejos del ciego. Cuando éste se distiende, se potencia la contracción del esfínter iliocecal y el peristaltismo ileal se inhibe, ambos retrasan el paso de nuevas cantidades de quimo. Además cualquier irritante en el ciego retrasará también el vaciamiento. Estos reflejos están mediados por el plexo mientérico y por los nervios autónomos extrínsecos, en particular por la vía de los ganglios simpáticos prevertebrales.
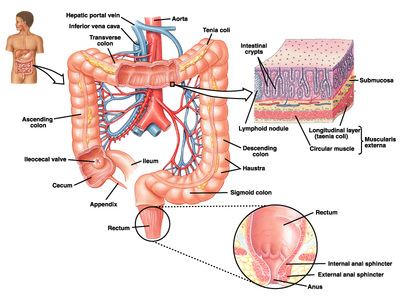
Intestino grueso
Movimientos de mezcla y haustraciones Las constricciones circulares reducen la luz del colon; al mismo tiempo, el músculo longitudinal
concentrado en las tenias cólicas se contrae. Estas concentraciones combinadas hacen que la porción no estimulada sobresalga hacia fuera, formando haustras. Al cabo de unos minutos aparecen nuevas contracciones australes en otros lugares próximos. El contenido fecal va siendo ordeñado y empujado lentamente.
Propulsión segmentaria
Aparecen en el ciego y colon proximal, la función es mezclar el contenido del intestino grueso.
Propulsión en masa
Su función es desplazar el contenido del intestino grueso a gran distancia 1 a 3 veces al día. En el colon distal se absorbe agua y el contenido fecal se convierte en una masa semisólida que incrementa la dificultad para desplazarla. Un movimiento final de masa impulsa el contenido fecal hacia el recto.
Reflejos gastrocólico y duodenocólico
Son iniciados como consecuencia de la distensión del estómago y del duodeno, facilitan la aparición de los movimientos en masa después de las comidas. Estos reflejos se originan en el sistema nervioso autónomo. La irritación del colón también puede desencadenar grandes movimientos de masa. Intestino grueso
Para mas información descargue el documento
El tubo digestivo tiene el objetivo de aportar sustancias nutritivas, vitaminas y líquidos al organismo. Para que consiga eso tiene una serie de características:
Funciones motoras. Se basan en el peristaltismo que a su vez causa la motilidad
gástrica.
Funciones secretoras (glandulares)
Funciones digestivas. Consisten en digerir moléculas poliméricas complejas en
otras más sencillas.
Funciones absortivas. Se realiza una vez se ha llevado a cabo la digestión y
consisten en la incorporación al torrente sanguíneo de las sustancias digeridas.
Funciones almacenativas
Funciones eliminativas de residuos no útiles (defecación)
Funciones defensivas
Todas las acciones digestivas son involuntarias salvo dos, que son la primera fase de la deglución, y la defecación. Todo lo demás es involuntario e inconsciente. Todas esas funciones se realizan gracias a la presencia de la inervación intrínseca (plexos entéricos) y con la colaboración de la inervación extrínseca del sistema nervioso autónomo que se encarga de modular la actividad intrínseca.
El principal mecanismo de defensa digestivo es el tejido linfoide asociado al tracto gastrointestinal (GALT) así como las amígdalas que forman el anillo de Waldeyer en la faringe.
Función endocrina
El tubo digestivo es un órgano endocrino de primera magnitud por la cantidad de hormonas que secreta. Tiene más de 15 tipos de células endocrinas en la mucosa de sus glándulas. Se reconocen 5 tipos de hormonas de tipo peptídico y tres grupos de hormonas
gastrointestinales clasificadas según su estructura y función:
Familia gastrina-colecistoquinina (CCK) Gastrina. Células G del antro gástrico
CCK. Células I del intestino delgado Ambas hormonas se asocian a receptores que están acoplados a una proteína G que aumenta la concentración de calcio intracelular. Familia secretina. Además de la secretina incluye el GIP (Péptido inhibidor gástrico o péptido insulinotrópico glucodependiente), el glucagón y el VIP (Péptido intestinal vasoactivo). Todos se asocian a una proteína G aumentando el AMPc intracelular.
Familia motilina. Da lugar a los complejos motores migratorios que se dan en ayunas.
MOTILIDAD GASTROINTESTINAL. TRANSPORTE Y MEZCLA DE LOS ALIMENTOS
La motilidad se refiere a la contracción y relajación de las paredes y esfínteres del tubo digestivo; muele,mezcla, fragmenta y prepara a los alimentos para la digestión y absorción. El tejido contráctil es músculo liso, excepto el de la faringe, tercio superior del esófago y esfínter anal
externo. El músculo liso es unitario, las células están eléctricamente acopladas por uniones estrechas. El músculo circular en contracción reduce el diámetro, el longitudinal reduce la longitud. Las contracciones pueden ser fásicas, es decir, periódicas y seguidas a la relajación; y pueden ser también tónicas, que mantienen un nivel constante de contracción o tono sin relajación.
Masticación y deglución
Las funciones de la masticación son: mezclar el alimento y lubricarlo, reducir el tamaño del alimento y mezclar los carbohidratos del alimento con la amilasa salival con el fin de facilitar la deglución e iniciar la digestión. La masticación tiene componentes voluntarios e involuntarios, estos últimos involucran reflejos iniciados en la boca, sus mecanorreceptores envían información sensorial al tallo encefálico, que coordina la masticación. La deglución se inicia de manera voluntaria en la boca, pero a partir de allí queda bajo control voluntario o reflejo. El centro de la deglución está en el bulbo raquídeo y la Región inferior de la protuberancia. Receptores somatosensoriales cerca de la faringe detectan la información sensorial, llega al centro bulbar de la deglución que coordina la información y envía impulsos motores a los músculos estriados de la faringe y porción alta del esófago.
Fases de la deglución
Fase bucal. Lengua empuja el bolo alimenticio hacia la faringe, donde la activación de receptores somatosensoriales inicia el reflejo de la deglución involuntaria.
Fase faríngea. Impulsa el bolo a través de la faringe desde la boca hasta el esófago mediante: a) el paladar blando se desplaza hacia arriba; b) la epiglotis se mueve para cubrir la laringe y está se desplaza hacia arriba contra la epiglotis evitando que el alimento entre en la tráquea; c) el esfínter esofágico alto se relaja, y d) la faringe inicia una onda peristáltica que impulsa al alimento hacia el esófago. Durante esta fase se inhibe la respiración. Toda la fase completa dura menos de 6 segundos, puesto que el centro de la deglución inhibe el centro de la respiración.
Fase esofágica. El peristaltismo primario es la continuación de la onda peristáltica que se inicia en la faringe y que se propaga al esófago durante la fase faríngea. Si la onda peristáltica no logra mover hasta el estómago la totalidad del alimento se producirán ondas de peristaltismo secundario debidas a la distensión de las paredes esofágicas provocada por los alimentos retenidos. Estas ondas se inician en el sistema mientérico y en parte a los reflejos que empiezan en la faringe. Los nervios vagos actúan por conexiones con el sistema nervioso mientérico del esófago.
Motilidad esofágica
El esfínter esofágico superior se abre, mediado por el reflejo de la deglución y permite que el bolo se desplace hacia el esófago. El músculo circular actúa como esfínter esofágico inferior o gastroesofágico. Cuando la onda peristáltica de deglución desciende por el esófago, induce una relajación receptiva del esfínter esofágico inferior. Suele mantener una contracción tónica que evita un reflujo del contenido gástrico.
Motilidad gástrica
Relajación receptiva
La distensión de la parte baja del esófago por el alimento relaja el esfínter esofágico inferior, y simultáneamente también al estómago bucal. Esta aumenta el volumen del estómago bucal. La relajación receptiva es un reflejo vagovagal (las ramas aferente y eferente están en el nervio vago). Los
mecanorreceptores detectan la distensión del estómago, el SNC envía información eferente a la pared del músculo liso del estómago bucal y la relaja. El neurotransmisor liberado de las fibras nerviosas posganglionares vagales es VIP (peptidérgicos).
Ritmo eléctrico básico
Cuando el estómago contiene alimentos, la parte superior o media inicia débiles ondas peristálticas, las ondas de constricción u ondas de mezcla, que se dirigen hacia el antro, una cada 15 a 20 segundos. Se inician por el ritmo eléctrico basal de la pared digestiva y corresponde a “ondas lentas” eléctricas que aparecen de forma espontánea. Conforme avanzan aumentan de intensidad, dando lugar a potentes anillos peristálticos desencadenados por los potenciales de acción que impulsan el contenido astral hacia el píloro. Estos anillos excavan en el contenido alimentario del antro; como el orificio pilórico es pequeño, solo unos mililitros llegan al duodeno. Cuando una onda peristáltica se aproxima al píloro, el músculo se contrae, dificultando el vaciamiento. El anillo peristáltico contractivo móvil, junto con el retroceso por compresión “retropulsión” constituyen un mecanismo de mezcla.
Vaciamiento gástrico
Las contracciones rítmicas del estómago son débiles para mezclar los alimentos con las secreciones; estas contracciones aumentan de intensidad, se inician en la parte media del estómago y se propagan caudalmente como potentes contracciones peristálticas anulares que vacían el estómago. A medida que se va vaciando, estas contracciones se inician en porciones cada vez más altas del cuerpo del estómago.
Cada onda peristáltica potente empuja varios mililitros de quimo hacia el duodeno. Las ondas peristálticas además de la mezcla gástrica ejercen una acción de bombeo. Es probable que el control más importante del vaciamiento gástrico resida en las señales inhibidoras de retroalimentación inhibidores del sistema nervioso enterogástrico y de retroalimentación inhibidores hormonal por la CCK. Actúan cuando 1) existe una cantidad grande de quimo en el intestino delgado o 2) el quimo es demasiado ácido, contiene una cantidad excesiva de proteínas o grasa no procesada. La
velocidad del vaciamiento gástrico está limitada por la cantidad de quimo que es capaz de procesar el intestino delgado.
Motilidad del intestino delgado
Fase interdigestiva y complejo motor migratorio Las funciones del intestino delgado son digerir y absorber nutrientes. La motilidad mezcla el quimo con enzimas digestivas y secreciones pancreáticas, expone nutrientes a la mucosa para su absorción e impulsar el quimo no absorbido al intestino grueso. La frecuencia de las ondas lentas (12 ondas por minuto) determina la frecuencia de los potenciales de acción y las contracciones. La frecuencia tanto de las ondas y de las contracciones disminuye a nueve ondas por minuto. Aparecen contracciones cada 90 minutos, denominadas complejos bioeléctricos migrantes, que limpian el intestino delgado de residuos de quimo. El intestino delgado posee inervación parasimpática que aumenta la contracción y simpática que la reduce. Algunos nervios liberan otros neurocrinos (peptidérgicos). Los neurocrinos parasimpáticos peptidérgicos son VIP, encefalinas y motilina.
Fase digestiva
El sistema nervioso intrínseco coordina las siguientes contracciones:
Contracciones segmentales
Sirven para mezclar el quimo y exponerlo a las enzimas y secreciones pancreáticas. Una pequeña porción de intestino se contrae, rompe el quimo y lo envía en ambas direcciones, bucal y caudal. Esta porción se relaja y permite que el bolo vuelva a mezclarse sin desplazarlo a lo largo del intestino delgado.
Contracciones peristálticas
Sirven para impulsar el quimo a lo largo del intestino. En un punto del intestino delgado bucal (detrás) del bolo ocurre una contracción; simultáneamente, la porción caudal del bolo se relaja. La repetición de esta secuencia de contracción desplaza el quimo. Los neurotransmisores implicados en la contracción bucal son acetilcolina y sustancia P, y los neurotransmisores que participan en la relajación caudal son VIP y óxido nítrico.
Funciones del esfínter iliocecal
La función de la válvula iliocecal es evitar el reflujo del contenido fecal del colon hacia el intestino delgado. El esfínter iliocecal suele estar ligeramente contraído y reduce la velocidad del vaciamiento ileal, salvo inmediatamente después de comer, ya que el reflejo gastroileal intensifica el peristaltismo en el íleon y permite el vaciamiento hasta el ciego.
El grado de contracción del esfínter y del peristaltismo del íleon terminal, están sometidos al control de reflejos del ciego. Cuando éste se distiende, se potencia la contracción del esfínter iliocecal y el peristaltismo ileal se inhibe, ambos retrasan el paso de nuevas cantidades de quimo. Además cualquier irritante en el ciego retrasará también el vaciamiento. Estos reflejos están mediados por el plexo mientérico y por los nervios autónomos extrínsecos, en particular por la vía de los ganglios simpáticos prevertebrales.
Intestino grueso
Movimientos de mezcla y haustraciones Las constricciones circulares reducen la luz del colon; al mismo tiempo, el músculo longitudinal
concentrado en las tenias cólicas se contrae. Estas concentraciones combinadas hacen que la porción no estimulada sobresalga hacia fuera, formando haustras. Al cabo de unos minutos aparecen nuevas contracciones australes en otros lugares próximos. El contenido fecal va siendo ordeñado y empujado lentamente.
Propulsión segmentaria
Aparecen en el ciego y colon proximal, la función es mezclar el contenido del intestino grueso.
Propulsión en masa
Su función es desplazar el contenido del intestino grueso a gran distancia 1 a 3 veces al día. En el colon distal se absorbe agua y el contenido fecal se convierte en una masa semisólida que incrementa la dificultad para desplazarla. Un movimiento final de masa impulsa el contenido fecal hacia el recto.
Reflejos gastrocólico y duodenocólico
Son iniciados como consecuencia de la distensión del estómago y del duodeno, facilitan la aparición de los movimientos en masa después de las comidas. Estos reflejos se originan en el sistema nervioso autónomo. La irritación del colón también puede desencadenar grandes movimientos de masa. Intestino grueso
Para mas información descargue el documento
| fisiologia_gastrointestinal.pdf | |
| File Size: | 530 kb |
| File Type: | |
Referencias:
http://blog.utp.edu.co/internaumana/files/2010/10/Fisiologia-gastrointestinal.pdf
http://www.veoapuntes.com/MEDICINA/2/FISIOLOGIA%202/Fisiologia%20digestiva.pdf
http://www.tuobra.unam.mx/obrasPDF/1065:)2317:)c.PDF
http://blog.utp.edu.co/internaumana/files/2010/10/Fisiologia-gastrointestinal.pdf
http://www.veoapuntes.com/MEDICINA/2/FISIOLOGIA%202/Fisiologia%20digestiva.pdf
http://www.tuobra.unam.mx/obrasPDF/1065:)2317:)c.PDF